
|

|
|
Chlamydiové infekce - diagnostika a léčba |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Doporučený postup Společnosti infekčního lékařství Autoři:
Datum vydání: únor 2012 1. ÚVOD Chlamydie jsou významnými patogeny dýchacího ústrojí, urogenitálního traktu a oka. Mají jisté unikátní biologické vlastnosti. Způsobují řadu více či méně charakteristických onemocnění. Jejich vysoký výskyt, závažné komplikace a následky, nespolehlivost laboratorních testů a nesnadná interpretace výsledků, stejně jako omezená účinnost antibiotik u pokročilých onemocnění činí z chlamydiových infekcí vážný medicínský problém. Doporučený postup má poskytnout přehled diagnostických možností a sjednotit léčebné postupy. Vychází z vlastních zkušeností, zahraničních standardů a současně zohledňuje nové poznatky lékařského výzkumu. 2. ETIOLOGIE Do čeledi Chlamydiaceae náleží významné rody Chlamydia s druhem Chlamydia trachomatis a Chlamydophila s druhy Chlamydophila pneumoniae, C. psittaci a C. pecorum. Mají široký rozsah hostitelů, cesty přenosu, různý tropismus ke tkáním a tudíž vyvolávají odlišná onemocnění. Chlamydiaceae jsou nepohybliví obligátní intracelulární paraziti využívající ATP hostitelské buňky. Strukturou odpovídají gramnegativním bakteriím. Mají unikátní dvojfázový životní cyklus. Extracelulární infekční forma je tzv. elementární tělísko (elementary body, EB). Na základě své struktury se EB chová jako sporulující organismy a je metabolicky inertní. Vlastní životní cyklus začíná přilnutím na vnímavé epiteliální buňky, kde se EB reorganizuje na větší replikativní formu, retikulární tělísko (reticulate body, RB). RB se ve vakuole v buňce intenzivně dělí a vzniká až několik tisíc nových RB. Ty se mění znovu na EB a lýzou hostitelské buňky nebo při extruzi, exocytóze uvolněné EB infikují další buňky a jsou potencionálně infekční pro nové hostitele. Chlamydie primárně infikují epitelové buňky uropoetického traktu, dýchacího ústrojí a spojivek, ale mohou napadat i endoteliální buńky, buňky hladkého svalu, lymfocyty, monocyty a makrofágy. Vyskytují se kosmopolitně. Některé druhy jsou výlučně lidskými patogeny, jiné patří mezi zoonózy. Zásadní je, že různé druhy z celého řádu Chlamydiales mají podobné vlastnosti a různý stupeň sekvenční analogie nukleových kyselin, což vede někdy k problémům v diagnostice, hlavně v sérologii u rodových i druhových protilátek. 3. KLINICKÝ OBRAZ 3.1. Chlamydia trachomatis 3.1.1. Klasický oční trachom V endemických oblastech je akvirována infekce v časném dětství, většinou před druhým rokem života. Infekce může spontánně odeznít nebo perzistovat i několik let. Může docházet k reinfekcím a k sekundárním bakteriálním zánětům. Iniciální stadium je vyznačené chronickou folikulární konjunktivitidou s hypertrofií papily a zánětlivou infiltrací. Progrese onemocnění vede ke zjizvení spojivek, s postupnou abrazí, zvředovatěním a zjizvením rohovky a následné slepotě. 3.1.2. Lymphogranuloma venereum Lymphogranuloma venereum (LGV, IV. pohlavní nemoc, morbus Nicolas-Favre) je způsobeno Chlamydia trachomatis sérovary L1, L2, La2, L3. Jedná se o sexuálně přenosné onemocnění (STD) s endemickým výskytem v Africe, Indii, Jihovýchodní Asii, Jižní Americe a Karibské oblasti. V posledních několika letech je ale LGV hlášen ve zvýšené míře i z několika Evropských států. První stadium, papuly nebo herpetiformní ulcerace na genitální sliznici nebo přilehlé kůži, se objevuje za 3-30 dní po akviraci infekce, inkubační doba může být ale i výrazně delší. Chlamydie není schopná infikovat dlaždicový epitel, proto infikování vagíny a zevních genitálií musí předcházet porušení integrity (odřeniny, ragády apod.). Iniciální stadium může postihovat také uretru, cervix nebo konečník (zejména u mužů majících sex s muži), přičemž v uretře a cervixu se mohou bakterie vyskytovat zcela asymptomaticky a takový nosič, resp. nosička se stává významným zdrojem infekce v populaci. Druhé stadium se manifestuje přibližně za další 2 týdny, kdy se lymfatickou cestou dostává chlamydie do regionálních uzlin. Podle lokalizace je lymfadenitida v oblasti třísla nebo kyčle, je výrazná, bolestivá, fixovaná ke kůži, proti spodině však pohyblivá. Ve dvou třetinách bývá unilaterální. Kožní kryt je zprvu zarudlý, s časem se barva mění přes lividně červenofialovou až po hnědočervenou. Centrum kolikvuje a po spontánní perforaci abscesu („bubo“) vytéká hnisavý sekret. Může vzniknout píštěl. Po zhojení zůstává vtažená jizva. Druhé stadium je doprovázeno celkovými příznaky: horečkou, slabostí, nechutenstvím, celkovou nevůlí. Nezřídka jsou pozorovány revmatoidní obtíže, erythema nodosum nebo multiforme, konjunktivitida, hepatosplenomegalie, ale i bolesti hlavy provázející meningoencefalitidu. Neléčená onemocnění progredují v horizontu několika let do třetího stadia, ve kterém je projevují následky ve formě striktur v genitální, resp. rektální oblasti, obstrukci lymfatických cév s následnou elefantiázou genitálií. Pacienty je nutné klinicky sledovat do zhojení klinických projevů.
3.1.3. Ostatní okulogenitální a urogenitální nemoci dospělých Okulogenitální formy chlamydiové infekce jsou způsobeny sérotypy D-K, příležitostně i sérotypy B, Ba. v současné době patří mezi nejčastější pohlavně přenosné nemoci s celosvětovým výskytem. Průběh může být zcela asymptomatický nebo se může projevovat celou škálou příznaků u obou pohlaví.
3.1.4. Perinatální infekce Novorozenecká infekce je většinou získaná během porodu infikovanými porodnímu cestami, ale může vzniknout i postnatálně přenosem kontaminovanýma rukama. Inkubační doba neonatální inkluzní konjunktivitidy je 5-12 dní po porodu. Příznaky se mohou objevit i později (v 6. týdnu života). Typická je vodovitá, později purulentní sekrece, otok víček a zarudnutí spojivek. Při narození chybí spojivkám lymfoidní tkáň, proto se nevytváří folikulární zánět, který se může rozvinout až za 3 až 6 týdnů. I neléčená konjunktivitida většinou spontánně odezní během 3-12 měsíců. Ale subklinicky může přetrvávat i několik let, kdy v malém procentu zanechává jizvy a léze rohovky. S konjunktivitidou může být asociována mukopurulentní sekrece z nosu a vulvovaginitida. Příznaky onemocnění dýchacích cest se objevují většinou před 8. týdnem věku s nosní obstrukcí nebo sekrecí, se zrychlením dechu a kašlem. Někdy se objevuje paroxysmální kašel během spánku a krmení. Onemocnění většinou probíhá mírně a bez febrilií. Poslechově mohou být difúzně chrůpky, jinak je dýchání čisté, bez stridoru. Na RTG jsou intersticiální infiltráty. Charakteristická je arteriální hypoxémie, eozinofilie a zvýšená hladina imunoglobulinů, většinou diskrepance mezi chudým poslechovým nálezem a klinickým stavem a RTG nálezem. 3.2. Chlamydophila psittaci Onemocnění způsobené C. psittaci patří mezi zoonózy. Přirozenými hostiteli jsou ptáci a domestikovaná zvířata. Rizikové skupiny jsou chovatelé, ale i vlastníci, prodejci ve zvířecích obchodech, veterináři, pracovníci jatek. Inkubační doba je 5–15 dní. V ČR se psitakóza nevyskytuje ani u zvířat ani u lidí. Můžeme se setkat zcela výjimečně s importovaným onemocněním. Začátek onemocnění může být plíživý i náhlý, manifestace může být nespecifická. Onemocnění probíhá subklinicky, jindy s horečkou a malátností, jako syndrom infekční mononukleózy nebo jako „tyfoidní“ forma s febriliemi, bradykardií, třesavkou, malátností a hepatosplenomegalií. K správné diagnóze většinou vede epidemiologická anamnéza a příznaky pneumonie s dušností, neproduktivním kašlem, horečkou, bolestmi hlavy a RTG plic, kde je často rozsáhlý nález v porovnáním s auskultačním. Pneumonie může vést až k respiračnímu selhání (ARDS). Méně často jsou postiženy jiné systémy. Vzácně se můžeme se setkat s perikarditidou, myokarditidou a „kultivačně negativní“ endokarditidou, hepatitidou, neuroinfekcemi, glomerulonefritidou nebo tubulointersticiální nefritidou, kožními projevy, ale také s očními projevy – infekcí měkkých tkání orbity, konjunktivitidou a postižením slzných žláz. 3.3. Chlamydophila pneumoniae C. pneumoniae je druhou nejčastější příčinou komunitně získané pneumonie. Inkubační doba je 10-14 dní. Šíří se kapénkovou cestou, ale infekční elemetární tělíska (EB), kterými se infekce šíří mohou přetrvávat také na površích a šířit se aerosolem. Během svého života se s touto infekcí setká zhruba 80 % populace. Většina respiračních infekcí způsobených C. pneumoniae má lehký průběh nebo je zcela asymptomatická. Některé formy pneumonie však mohou být i velmi těžké. Vedou se diskuze, zda se v těchto případech C. pneumoniae uplatňuje jako kopatogen. Pneumonie je provázena febrilním stavem, kašlem s mírnou expektorací nebo bez expektorace, někdy chrapotem, bolestmi hlavy, v těžších případech hypoxií. Fyzikálním vyšetřením ji nelze odlišit od pneumonií jiné etiologie. Poslechový nález je obvykle minimální, RTG nález má charakter intersticiálních změn nebo infiltrátů zpravidla segmentárního typu. Mezi vzácné, ale nepříznivé komplikace patří perikarditida a myokarditida. Častější komplikace vznikají u jedinců se sníženou imunitou. C. pneumoniae je příčinou exacerbací chronické obstrukční plicní nemoci (CHOPN). O podílu výskytu mezi ostatními patogeny se diskutuje. Klinický průběh se neliší od jiných bakteriálních exacerbací CHOPN. C. pneumoniae může hrát roli u některých chronických nemocí, především indukcí nebo evokací imunitně mediovaného poškození tkání. 4. DIAGNOSTIKA 4.1. Epidemiologická a cestovní anamnéza Se zaměřením na rizikové sexuální chování (především u podezření na infekci C. trachomatis, včetně LGV) a cestovní (především u podezření na infekci C. psittaci). 4.2. Klinický obraz Z chlamydiových infekcí podle klinického obrazu může být diagnostikován pouze klasický trachom. 4.3. Laboratorní diagnostika 4.3.1. Přímá diagnostika: kultivace a molekulárně biologické metody
Kultivace chlamydií na buněčných liniích (HeLa, McCoy) je méně citlivá, technicky náročná a běžně se neprovádí. Specificita se blíží 100 %, ale senzitivita je závislá na mnoha faktorech a mimo experimentální, výzkumné laboratoře je nižší než 40-60 %.
detekce antigenu je přímá imunofluorescenční metoda s použitím druhově specifických monoklonálních protilátek nebo jako EIA. Metoda má vysokou specificitu, ale nemá dostatečnou senzitivitu. Některé naše laboratoře tuto metodu provádějí. 4.3.2. Nepřímá diagnostika: sérologické testy Sérologické metody jsou založeny na detekci rodově a druhově specifických protilátek. Komplement fixační reakce, využívající protilátky proti skupinovému antigenu (například chlamydiovému lipopolysacharidu), se nahradila rodově specifickým testem ELISA a druhově specifickým mikroimunofluorescenčním (MIF) testem. Testy mají určité limitace a mnoha případech je interpretace obtížná. K vzestupu protilátek dochází především u systémových onemocnění. U lokalizovaných slizničních onemocnění nelze očekávat významnou odpověď. Mikroimunofluorescencenční metodou jsou detekovány protilátky pro vnějšímu membránovému proteinu (major outer membrane protein, MOMP), jež jsou druhově specifické a mohou rozlišit C. trachomatis, C. psittaci a C. pneumoniae. Ale například specificita MIF proti C. pneumoniae nebyla recentně ve studiích potvrzena. Signifikantní interference v testech může být způsobena také dalšími druhy z jiných čeledí. Navíc interpretace je omezena v rozlišení akutní infekce, rekurence, reinfekce, perzistence. U kosmopolitně se vyskytujících sérotypů C. trachomatis a u C. pneumoniae a s možnými zkříženými reakcemi s jinými chlamydiemi nemají protilátky ve třídě IgG, kromě čtyřnásobného vzestupu titru protilátek u akutní primoinfekce, vypovídající hodnotu. Prevalence protilátek u populace je vysoká (viz graf č.1). Prevalence protilátek ve třídě IgG proti C. trachomatis je u vysoce sexuálně aktivních dospělých osob ve 30-60 % a C. pneumoniae postupně narůstá od předškolního věku až na 70 % v dospělosti (anamnestické protilátky). U pouze slizničních infekcí se IgM protilátky často netvoří nebo naopak mohou být nespecificky zvýšené. IgA protilátky přetrvávají týdny až měsíce po akutním onemocnění a interpretace u perzistující infekce není jasná. Ani protilátky proti cHSP60 nemají jasnou interpretaci. Z výše uvedeného vyplývá, že sérologie chlamydiálních infekcí je problematická v senzitivitě, specificitě a v reprodukovatelnosti výsledků v jednotlivých třídách protilátek i v titrech, není k dispozici iniciálně při akutním onemocnění, a proto je nutné se řídit především klinickým obrazem nemoci. 4.3.3. Doporučení volby diagnostických metod Pro klinickou diagnostiku má význam především přímá detekce, zvláště rt-PCR, u zánětlivého onemocnění pánevní oblasti (PID) a dalších onemocnění urogenitálního traktu při negativním bakteriologickém kultivačním vyšetření, dále u importovaných nákaz s podezřením na chlamydiovou etiologii. Sérologie je přínosná pouze u primoinfekcí u novorozenců a malých dětí. Vhodná je i u chovatelů exotických ptáků. Z hlediska epidemiologického je důležitá v sérologických přehledech a iniciálně při epidemiích. 4.4. Další laboratorní a zobrazovací metody Chlamydie (RB) jsou obligátní intracelulární paraziti, proto nemusí být změněny markery zánětu (FW, KO, CRP apod.). Mohou pouze zpochybnit nebo per exclusionem vyloučit zvažovanou chlamydiovou etiologii. Zobrazovací metody mají přínos prakticky jenom u pneumonií. 5. TERAPIE 5.1. Chlamydia trachomatis
Trachom: v endemických oblastech je přirozený rezervoár u dětí s oční infekcí. Dodržování hygienických pravidel je významným faktorem v kontrole infekce. Topická antibiotika mají minimální efekt, pravděpodobně proto, že děti mají kontaminované i mimooční lokalizace – nosohltan a konečník. Celkově antibiotika naráží na non-adherenci u erytromycinu a nemožnost podávání doxycyklinu dětem mladších 8 let. Plošné preventivní programy s terapií azitromycinem snižují incidenci výskytu trachomu a následných komplikací. WHO doporučuje podávání azitromycinu dětem, vždy v celé vesnici, 1× ročně. Kohortová klinická hodnocení ukazují, že lepší výsledky jsou dosaženy při terapii 2× ročně. 5.2. Chlamydia psittaci Lékem volby je doxycyklin 100 mg 2× denně po dobu 10-21 dní. Někteří autoři doporučují delší dobu terapie k prevenci relapsu. Alternativa jsou makrolidy nebo některé fluorované chinolony (např. levofloxacin, moxifloxacin). S terapií se snižuje mortalita z 20 % na 1 %. U endokarditidy je doporučena prolongovaná terapie s náhradou chlopně. 5.3. Chlamydia pneumoniae Multicentrické studie hodnotící účinek antibiotik ukazují eradikaci C. pneumoniae u dětí v nazofaryngu a u dospělých u komunitně získané pneumonie na buněčných kulturách v 70-86 % při léčbě erytromycinem, klaritromycinem, azitromycinem, levofloxacinem a moxifloxacinem. I přes perzistující nosičství u části pacientů dochází ke klinické úspěšnosti léčby. Rezistence na antibiotika u chlamydiových infekcí není běžná. Není selektovaná rezistence ani u subinhibičních hladin azitromycinu. U moxifloxacinu u subinhibiční koncentrace byla objevena mutace genu GyrA. Doporučené režimy terapie jsou v současné době doxycyklin 100 mg 2× denně 14-21 dní, azitromycin 1,5 g denně 5 dní, klaritromycin 500 mg 2× denně 10 dní, levofloxacin 500 mg denně (intravenosně nebo perorálně) 7-14 dní, moxifloxacin 400 mg denně 10 dní. U dětí klaritromycin 15 mg/kg denně 10 dní, azitromycin 10 mg/kg první den, další 4 dny 5 mg/kg. U některých nemocných je nutné opakované přeléčení (re-treatment). 5.4. Terapie za specifických okolností 5.4.1. Terapie gravidních žen U gravidních je doporučena u nongonoroické uretritidy terapie azitromycin jednorázově 1 g. Možnost je také amoxicilinem 500 mg 3× denně po dobu 7-10 dní. Doxycyklin a fluorované chinolony jsou v těhotenství kontraindikovány. Alternativní léčba by mohla být klindamycinem, který má pouze částečný profit u mužů s negonokokovou uretritidou (NGU), ale má větší efekt u těhotných i netěhotných žen. Prenatální screening s terapií a s následným bezrizikovým chováním je v 90% úspěšný v prevenci perinatální infekce novorozence. U pneumonie způsobené C. pneumoniae nebo C. psittaci je doporučován azitromycin 1,5 g denně 5-10 dní. Alternativní léčba je spiramycinem 3-4 g denně rozdělených do 3 dávek (u dětí 50-100 mg/kg/d) nebo amoxicilinem 2-4 g denně rozdělených do čtyř dávek po dobu 10-14 dní. 5.4.2. Opakovaná terapie Vzhledem k tomu, že rezistence chlamydií na antibiotika je vzácná, může být léčba při rekurenci nebo reinfekci ve stejných režimech jako u primoinfekce. 5.4.3. Antibiotika u chronických nemocí C. pneumoniae u chronických nemocí. I když je známa perzistence, rekurence, reinfekce chlamydií, nejsou důkazy o chronickém onemocnění způsobeném chlamydiemi. Předpokládá se, že tyto nemoci jsou multifaktoriální a imunitně mediované, kdy určitý podíl na indukci, respektive evokaci mohou mít chlamydie. Na druhé straně v medicíně založené na důkazech (evidence based medicine, EBM) v kontrolovaných klinických hodnoceních, metaanalýzách dlouhodobá antibiotická protichlamydiová terapie není úspěšná, převažuje riziko nad prospěchem a je nákladově neefektivní. C. pneumoniae je označována za patogenetický faktor u mnoha původně neinfekčních chronických nemocí, například astmatu, aterosklerózy, roztroušené sklerózy, temporální arteritidy, Alzheimerovy nemoci, karcinomu plic, makulární degenerace sítnice atd. Podobná situace je u asociace C. trachomatis a reaktivní artritidy, Reiterova syndromu a nediferenciované oligartritidy a u některých další druhů z čeledi Chlamydiales. Kauzální souvislost nebyla ve velkých studiích ani u jedné výše zmíněné nemoci potvrzena. U potvrzené nebo suspektní akutní chlamydiové infekce je indikována antibiotická terapie, zvláště u astmatu a roztroušené sklerózy, kdy může být volba delšího schématu v rozmezí doporučené doby terapie. Literatura
Tabulky a grafy Tab. 1. Terapie infekcí Chlamydia trachomatis
1) u podezření na smíšené infekce kombinace se širokospektrými antibiotiky (např. ceftriaxon, metronidazol) Tab. 2. Terapie infekcí Chlamydophila psittaci a C. pneumoniae
Tab. 3. Terapie chronických infekcí s možným podílem na imunitně mediované reakci evokované chlamydiemi
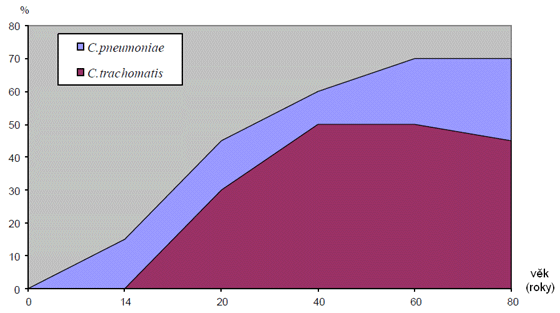
Graf 1. Výskyt protilátek proti Chlamydophila pneumoniae a Chlamydia trachomatis v populaci v zemích s vyspělou socioekonomickou kulturou („rozvinutých“) Uvedený text byl schválen výborem SIL ČLS JEP 15. 12. 2011.
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Zpět
Odborné dokumenty
Úvodní stránka
SIL © 9. 2. 2012