Diagnostika a léčba covidu-19 (kazuistika)
S. Polívková, J. Beneš, 8. 4. 2020
46letý pacient přišel bez doporučení na Kliniku infekčních nemocí pro 10 dní trvající horečky, námahovou dušnost, bolesti zad, únavu a slabost.
V osobní anamnéze měl autonehodu v roce 1992, s úrazem hlavy a následnou likvorovou píštělí, která byla v témže roce operována. V roce 2006 prodělal rhinogenní purulentní meningitidu. Trpí na časté rýmy, pylovou alergii a atopický ekzém. Podle potřeby užívá antihistaminika. Jinak je zdráv, ženatý, pracuje jako kuchař.
Onemocnění začalo po návštěvě bazénu a sauny, kde se možná nachladil. Byl vyšetřen praktickým lékařem, který stav nejprve hodnotil jako virózu. Při další návštěvě po několika dnech, kdy stále stoupaly horečky, předepsal pacientovi orální ko-amoxicilin v dávce 3 × 1 g. Tato léčba byla neúspěšná, trvaly horečky až 40 °C, zimnice a třesavky, objevilo se i nechutenství a mírný průjem, což pacient přičítal vlivu antibiotik. Vzhledem k stávající epidemii covid-19 absolvoval pacient i výtěr z krku na přítomnost koronaviru, výsledek PCR vyšetření byl negativní.
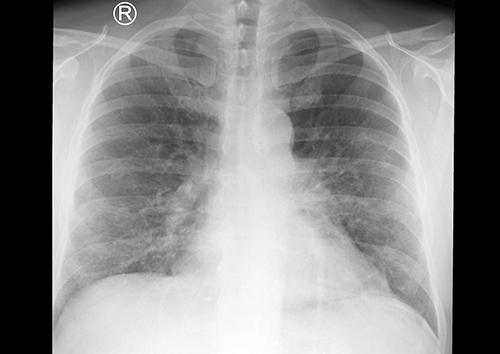
Při příjmu na Kliniku infekčních nemocí byl pacient afebrilní, orientační neurologický nález v normě, hrdlo klidné, fyzikální nález na orgánech fyziologický. Dominovala mírná dehydratace a námahová dušnost, saturace O2 měřená pulzním oxymetrem činila 95 %. V laboratorních náběrech byla prokázána výrazná elevace CRP (235 mg/l), ostatní nálezy byly nevýznamné: leukocyty 8,9 × 109/l; trombocyty 234 × 109/l; poměr polymorfonukleáry/lymfocyty 5,45; urea 3,1 mmol/l; kreatinin 71 µmol/l; AST 1,48 µkat/l; ALT 1,29 µkat/l; moč chemicky negativní. RTG vyšetření plic prokázalo infiltrativní, spíše intersticiální zánětlivé změny v dolních plicních polích a perihilózně vlevo (obr. 1). Na sonografii břicha byla patrná jenom hraniční velikost sleziny, ostatní nález v mezích normy.
Kultivace krve i moče byly sterilní, ze stolice izolována běžná flora. Sputum na PCR vyšetření komunitních respiračních patogenů vyšlo rovněž negativní, ačkoli diagnostika byla zaměřena na patogeny bakteriální (S. pneumoniae; L. pneumophila; H. influenzae; B. pertussis a parapertussis; M. pneumoniae; C. pneumoniae) i virové (virus chřipky A a B; viry parainfuenzy 1-4; adenoviry; RS virus; rhinoviry/enteroviry; koronaviry 229E, NL63 a OC43). Pro jistotu jsme opakovali výtěr z nosohltanu na PCR průkaz koronaviru, avšak i toto vyšetření bylo hodnoceno jako negativní.
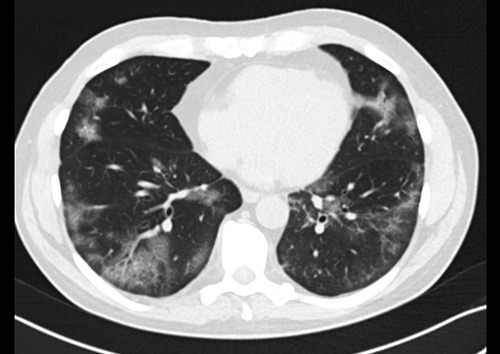
Nicméně rychlotest založený na imunochromatickém průkazu protilátek proti SARS-CoV-2 (ALL-Test M+G, Hangzhou, Biotech Co.) vyšel pozitivní ve třídě IgG a stejný výsledek jsme získali i při opakování podobného rychlotestu od jiné čínské firmy (Innovita M+ G, Tangshan, Biological Technology, Co.). Ve stejné době bylo provedeno i CT vyšetření plic, které prokázalo v obou plících prakticky ve všech segmentech s převahou na periferii patrny neostře ohraničené okrsky opacity mléčného skla a crazy paving, již s převahou trakčních změn a retikulací, a drobné reziduální konsolidace. Podle vyjádření rentgenologů tento obraz odpovídal diagnóze prodělané koronavirové infekce. (obr. 2)
V úvodu hospitalizace byla pacientovi podána parenterální rehydratace a symptomatická léčba. Při této terapii klesaly teploty i hodnoty CRP. Po zjištění intersticiální pneumonie na RTG plic dostal pacient orální klaritromycin v běžné dávce. Poté teploty definitivně ustoupily a klinický stav se rychle upravoval. Po celou dobu hospitalizace nebyla použita oxygenoterapie. Pacient byl propuštěn po 7 dnech hospitalizace s diagnózou intersticiální pneumonie, v.s. koronavirové etiologie, a předán do ambulantní dispenzarizace na pneumologickou kliniku.
|
Obr. 1: Skiagram plic: Srdeční stín s mírnou dilatací. Oboustranně transparence plicního parenchymu bez výraznější asymetrie, v horních polích zachovalá a bez ložiskových i čerstvých infiltrativních změn, v dolních polích lehce nižší a bronchovaskulární kresba retikulárního charakteru. Obraz infiltrativních, spíše intersticiálních zánětlivých změn v dolních plicních polích, zejména perihilózně vlevo. |
|
Obr. 2: CT plic: V obou plicích prakticky ve všech segmentech s převahou na periferii patrny neostře ohraničené okrsky opacit mléčného skla. V segmentech dolních laloků i obraz crazy paving již s jemnými retikulacemi a s drobnými centrálními bronchiektáziemi a bronchioloektáziemi, v segmentu S6 vpravo ještě se zcela drobnými reziduálními konsolidacemi. Obraz je konzistentní s diagnózou prodělaného covidu-19. Bez lymfadenopatie ve vyšetřeném rozsahu. |
Diskuze a důsledky pro praxi
Jednalo se o koronavirovou infekci? Domníváme se, že ano, a to z následujících důvodů: Pacient měl typický obraz na CT plic a pozitivní sérologický nález, měřený dvěma různými a nezávislými testovacími soupravami. V době testování na výskyt protilátek byl pacient nemocný už více než dva týdny, což odpovídá obecně sdílenému přesvědčení, že sérové protilátky se u závažnějších forem infekce tvoří mezi 10.-14. dnem od začátku nemoci. (U lehkých forem infekce je tvorba sérových protilátek nejistá.) Nebyla také zjištěna žádná jiná vysvětlující příčina nemoci.
Co ale z takového závěru vyplývá?
a) Je zřejmé, že klinické projevy koronavirové infekce mohou být velmi nespecifické. To znamená, že při triáži pacientů se nemůžeme spolehnout na klinickou diagnostiku.
b) Ani PCR diagnostika, která v současnosti představuje zlatý standard, nemusí být dostatečně spolehlivá. Víme sice, že pozitivita PCR může u některých pacientů přetrvávat řadu týdnů po skončení nemoci, ale tato kazuistika ukazuje možnost, že PCR vyšetření nazofaryngeálního stěru může být u jiných nemocných velmi brzy negativní. Možná zde hraje roli skutečnost, že u našeho pacienta šlo o infekci dolních dýchacích cest a plic, přičemž postižení nazofaryngu bylo minimální. Na druhou stranu můžeme vyloučit riziko nesprávně provedeného výtěru. Zaručujeme zejména u druhého výtěru, který byl proveden 12. den po začátku nemoci, že byl proveden zcela lege artis, dostatečně hluboko a s použitím dacronového tampónu.
c) Ve sporných případech spojených s rozvojem pneumonie se jako diagnostické kritérium může uplatnit CT vyšetření, které v typickém případě poskytuje obraz opacity mléčného skla a crazy pavingu. Tento nález sice není patognomonický pro covid-19, ale s velkou pravděpodobností ukazuje na virový původ pneumonie.
d) Upozorňujeme ještě na vysokou hodnotu CRP (235 mg/l) u pacienta s koronavirovou pneumonií. Tento nález není překvapující: stejně velký nárůst CRP jsme pozorovali i u chřipkových pneumonií při chřipkové pandemii v roce 2010. I tehdy jsme u pacientů s intersticiální pneumonií neprokázali žádnou bakteriální superinfekci. To vše je jen dalším důkazem o tom, že CRP není specifickým markerem bakteriální infekce. Vysoká hodnota CRP je spíše ukazatelem nekrózy buněk, můžeme se s ní setkat i u neinfekčních chorob (např. u akutního infarktu myokardu), a na její výskyt u bakteriálních infekcí můžeme pohlížet jako na důsledek hromadné destrukce aktivovaných polymorfonukleárů při hnisavém zánětu.
e) CT nález u pacienta byl podstatně horší, než jsme očekávali podle klinických projevů nemoci. Pacienty s podobným postižením proto doporučujeme předávat do dispenzarizace na pneumoftizeologická pracoviště. Před týdnem jsme se domluvili s prof. MUDr. Martinou Vašákovou, Ph.D., předsedkyní České pneumoftizeologické společnosti, že pneumologové si tyto nemocné budou přebírat do péče. Citujeme z jejího mailu, který rozesílala 3. 4. 2020 všem členům ČPFS: Budou k Vám do spádových ambulancí posíláni pacienti, kteří jsou dimitováni z infekčních oddělení nebo specializovaných COVID-19 oddělení nemocnic a mají residuální postižení plic po prodělání COVID-19 s těžkým plicním postižením a nutností podpory ventilace. Prosím věnujte těmto pacientům patřičnou pozornost, plicní postižení po virových pneumoniích se hojí poměrně dlouho a zanechává residuální změny, z mé vlastní zkušenosti mohu dodat, že trpí i bronchiální hyperreaktivitou. Doporučuji s odstupem kontrolní HRCT hrudníku, symptomatickou péči (bronchodilatancia, mukolytika atd.), v následném období vakcinaci, případně doplňujeme i imunologické vyšetření, zda se restaurovala zejména buněčná imunita po transientní lymfopenii.
Doufáme, že tato kazuistika bude pro vás stejně zajímavá a poučná, jako se jevila nám.
S pozdravem všem čtenářům našich webových stránek
| 8. 4. 2020 |
Sylvia Polívková a Jiří Beneš Klinika infekčních nemocí 3. LF UK |
Dodatečná informace
Pozitivní výsledek obou rychlotestů byl konfirmován standardním ELISA testem, který u pacienta rovněž prokázal přítomnost IgG protilátek proti SARS-CoV-2. Diagnózu koronavirové infekce považujeme nyní již za jistou.
| 15. 4. 2020 | Jiří Beneš |