Poznámky z XXI. setkání přednostů a primářů infekčních klinik a oddělení na Husově boudě, 24.-26. 4. 2019
H. Rozsypal, 20. 5. 2019
Ve dnech 24.-26. dubna 2019 se uskutečnilo setkání přednostů a primářů infekčních klinik a oddělení, tentokrát v Husově boudě u Pece pod Sněžkou, aby se společně řešily organizační a odborné otázky činnosti pracovišť infekčního lékařství. Následující text má připomenout hlavní témata setkání. Některé prezentace se objeví in extenso na zaheslované "stránce primářů" po získání souhlasu autorů. To však zdaleka nenahradí autentické prezentace, cenné úvahy a podnětné diskuse, které se na webové stránce neobjeví.
S. Plíšek, O. Džupová: Zpráva o činnosti výboru SIL ČLS JEP 4/2018–3/2019
Na začátku předseda SIL doc. Plíšek podal zprávu o činnosti SIL v období 4/2018–3/2019. Výbor SIL se v tomto období sešel na pěti schůzích: 4.4., 7.6., 9.10., 4.12. 2018 a 12.2. 2019. Zápisy jsou k dispozici na stránce výboru.
Doc. Plíšek poděkoval organizátorům akcí konaných pod záštitou SIL (viz Uplynulé akce) a upozornil na plánované semináře a kongresy (viz Kalendář akcí na úvodní stránce). Shrnul výsledky jednání týkající se dostupnosti antiinfektiv, zejména sér/ imunoglobulinů (viz box 1), oxacilinu (skončil Prostaphlin, k dispozici je Oxacilina v režimu SLP; jedná se o možném dovozu perorálního kloxacilinu) a depotního penicilinu (skončil Retarpen, k dispozici je Lentocilin a Benzetacil, od 1. 4. 2019 by měly být hrazeny ZP). Byly konstatovány výpadky a jejich možná řešení u cefotaximu, Abelcetu, Maxipime, a některých vakcín (Typhimu Vi, Stamarilu).
Box 1: Séra/ imunoglobuliny
|
Séra/ imunoglobuliny:
|
Doc. Plíšek zhodnotil jednání (zejména prim. Kümpela) se zdravotními pojišťovnami a ÚZIS. Jednání se týkala úhrady léčby infekce HCV, sér Berirab a Varitect a řešil se kód výkonu fekální bakterioterapie. Je přislíbena schůzka SIL se zástupci ÚZIS za účelem spravedlivého ohodnocení prodělečných diagnóz.
Opět byla věnována pozornost problematice virové hepatitidy, vysoce nebezpečných nákaz a spalniček. Doc. Plíšek informoval o pokračujících jednáních (zejména s prim. Roháčovou) s HH, MZ a ředitelkou/ředitelem NNB o vybudování izolačního lůžka na JIP Infekční kliniky NNB.
Doc. Plíšek ocenil členy výboru, kteří se podíleli na připomínkování novel vyhlášek a zákonů, z významnějších Zákona o elektronizaci zdravotnictví, novely vyhlášky o zdravotnické dokumentaci a výzvy k návrhům na snížení administrativní zátěže zdravotníků. Výhodné je zapojení do práce Komise pro lékovou politiku a kategorizaci (KLPK), jejímž předsedou je prof. Švihovec. Prof. Švihovec akceptoval podle návrhu SIL změnu garantů vybraných ATC skupin.
Soutěž o Kredbovu cenu bude vyhlášena v lednu 2020 pro práce publikované v letech 2017-2019 a bude předána na XXIV. česko-slovenském kongresu o infekčních nemocech 2020. Byl podán návrh na Cenu předsednictva ČLS JEP pro prof. Beneše za knihu Antibiotika.
Doc. Plíšek vysoce oceňuje tvorbu a aktualizaci doporučených postupů, což bylo i náplní samostatných sdělení.
S. Plíšek: Postgraduální vzdělávání
V roce 2018 se uskutečnilo 94 atestací v 45 oborech na osmi lékařských fakultách. Atestovalo 879 uchazečů, z nichž 812 uspělo a 67 neuspělo.
V roce 2018 byla vydána Vyhláška o vzdělávání v základních kmenech lékařů, která vstoupila v platnost 8. 10. 2018. Celkem bylo zveřejněno 19 základních kmenů. LF žádají o akreditaci teoretické části kmenů. Žádosti jsou postaveny tak, že LF musí žádat pro každý kmen teoretickou část zvlášť.
Ministerstvo zdravotnictví ve Věstníku č. 11/2018 zveřejnilo u 17 oborů vzdělávací programy pro specializační obory – vlastní specializovaný výcvik. Znamená to, že se musí opět žádat o akreditace teoretických částí jednotlivých vlastních specializovaných výcviků.
Byla podána informace o činnosti SOR a připomenuta pravidla v organizaci atestací (viz tabulka 1).
Tabulka 1: Rotace atestací
| Rok | Specializační oborová rada (SOR) | Organizace kurzu | |||
| předseda | místopředseda | místo konání atestace | |||
| v jarním termínu | v podzimním termínu | ||||
| 2018 | LF v Hradci Králové UK | 1. LF UK | LF v Hradci Králové UK | 1. LF UK | 1. LF UK |
| 2019 | LF MU | 3. LF UK | LF MU | 2. LF UK | 3. LF UK |
| 2020 | 1. LF UK | LF v Plzni UK | 1. LF UK | LF OU | LF v Plzni UK |
| 2021 | 3. LF UK | LF MU | 3. LF UK | LF v Plzni UK | LF MU |
| 2022 | LF OU | 2. LF UK | LF OU | LF v Hradci Králové UK | 2. LF UK |
| 2023 | LF v Plzni UK | LF OU | LF v Plzni UK | 3. LF UK | LF OU |
Podrobnosti jsou v aktualitě Zajištění postgraduálního vzdělávání infekčním lékařství v letech 2018-2023
P. Kümpel: Síť infekčních oddělení
Prim. Kümpel aktualizoval informaci o síti infekčních oddělení (https://infektologie.cz/oddeleni1.htm#Odd) a porovnal síť center pro léčbu pacientů s VHC České hepatologické společnosti (ČHS) a SIL.
P. Kümpel: Činnost akreditační komise
Prim. Kümpel dále informoval o činnosti akreditační komise, která hodnotí žádosti o akreditace a podílela se na přepracování vzdělávacího programu, který byl již schválen a vydán ve Věstníku MZd 11/2018.
Vzdělávací program specializačního oboru Infekční lékařství:
- Věstník MZ ČR z 21. prosince 2018, částka 11/2018, s. 335-350 (úplný text [ve formátu .pdf])
Skladba odborné praxe a požadované vzdělávací aktivity k atestaci
Tabulka 2: Skladba odborné praxe
| Základní kmen | 30 měs. | interní | pediatrický | 30 měs. |
| Vlastní specializovaný výcvik | 18 měs. | infekční lékařství na pracovišti s akreditací I.-III. typu | 14 měs. | |
| infekční lékařství na pracovišti s akreditací II.-III. typu (z toho JIP 1 měs.) | 3 měs. | |||
| infekční lékařství na pracovišti s akreditací III. typu (HIV, VNN, cestovní medicína) | 1 měs. | |||
| Povinná odborná doplňková praxe | 4 měs. | lékařská mikrobiologie | 1 měs. | |
| pediatrie I.-II. typu (včetně JIP) | vnitřní lékařství s neselektovaným příjmem (včetně JIP) | 3 měs. | ||
| Doporučená odborná praxe | hygiena a epidemiologie neurologie dermatovenerologie alergologie a klinická imunologie |
|||
Tabulka 3: Teoretická část vzdělávacího programu
| Povinné kurzy | Základy infekčního lékařství | 39 hod. | ||
| Lékařská první pomoc | 20 hod. | |||
| Základy zdravotnické legislativy, etiky a komunikace | 12 hod. | |||
| Prevence škodlivého užívání návykových látek (NL) a léčba závislostí | 4 hod. | |||
| Radiační ochrana | 4 hod. | |||
| Základy vnitřního lékařství | Základy pediatrie | 40 hod. | ||
| Doporučená účast na vzdělávacích aktivitách | účast na konferencích či kongresech celostátního charakteru nebo regionálních seminářích | 1× ročně | ||
| další odborné akce pořádané a garantované SIL JEP nebo IPVZ nebo ČLK nebo LF nebo akreditovanými zařízeními apod. | 20 hod. | |||
| kurz Antibiotická politika a činnost antibiotického střediska | 3 dny | |||
H. Rozsypal: Webová stránka SIL
Doc. Rozsypal zhodnotil 10 let služeb webové stránky členům SIL a význam v propagaci oboru. Opět naléhavě vyzval ke spolupráci.
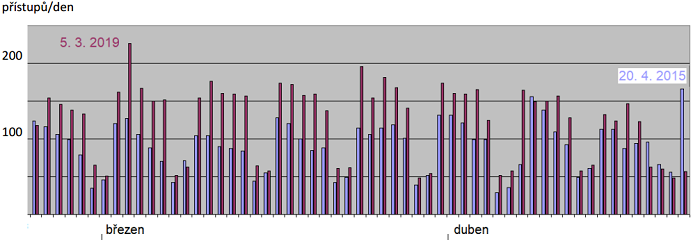
Obr. 1: Návštěvnost webové stránky www.infekce.cz za dva měsíce ve dvou obdobích ve srovnatelném období: v roce 2015 (modře) a v roce 2019 (fialově). Nejvyšší návštěvnost v těchto obdobích byla 20. 4. 2015, kdy byly publikovány podklady prezentací z Pracovního dne pro klostridiové infekce, a 5. 3. 2019, kdy byly zveřejněny odkazy na videozáznamy přednášek na stránce IPVZ
H. Rozsypal: Činnost HIV center v roce 2018
Doc. Rozsypal připomněl epidemiologickou situaci infekce HIV v ČR. Celkový počet diagnostikovaných případů infekce HIV ke konci roku 2018 dosáhl počtu 3368, z toho 632 osob dospělo do AIDS, 299 zemřelo ve stadiu AIDS a 135 zemřelo z jiné příčiny. Meziroční přírůstky byly v letech 2017 a 2018 nižší než v letech předchozích, což lze přičíst změně přístupu k léčbě. Antiretrovirotika jsou indikována pro všechny HIV pozitivní nehledě na imunologický profil.
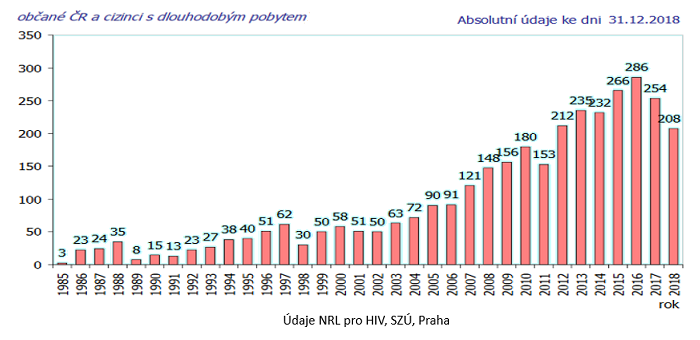
Obr. 2: Nové případy infekce HIV v ČR v jednotlivých letech (údaje NRL pro HIV/AIDS, SZÚ)
Schůzky zástupců HIV center se uskutečnily 26. 2., 28. 5., 22. 10. a poslední 16. 11. 2018 v rámci 5. sympozia ke Světovému dni boje proti AIDS v Plzni. Důležitým tématem byla tvorba doporučeného postupu léčby infekce HIV a postexpoziční profylaxe HIV. V uplynulém roce byly stanoveny podmínky pro podávání PrEP, což je využíváno pro preskripci ve větším měřítku na některých pracovištích. Byla řešena i další témata, zejména organizace porodů HIV pozitivních rodiček, možnosti léčby chronické infekce HCV přímo působícími antivirotiky, interpretace sérologických testů na syfilis a indikace vyšetření likvoru u syphilis latens HIV pozitivních osob.
Oficiálním koordinátorem aktivit HIV center je v roce 2019 dr. Snopková.
J. Beneš, M. Štefan: Antibiotický stewardship
Prof. Beneš a prim. Štefan seznámili účastníky s náplní pojmů antibiotická politika a antibiotický stewardship v různých souvislostech.
Prof. Beneš vysvětlil význam antibiotického stewardshipu jako způsob řešení problému antibiotické rezistence v USA a srovnal jej s řízením antibiotické preskripce v ČR. Zhodnotil výhody a nevýhody antibiotické politiky. Prof. Beneš zformuloval možnosti zlepšení u standardně pracujících antibiotických středisek
- u vázaných ATB zavést ještě kontrolu účinnosti za 2 dny
- aktivní vyhledávání rizikových nemocných s využitím NIS
- všichni pacienti, pro něj OL žádá vázaná ATB
- všichni pacienti s příjmovou dg. sepse, septický šok atd.
- všichni pacienti JIP a vybraných oddělení
- všichni pacienti s leukocytózou (nebo septickým typem diferenciálu)
- všichni pacienti s vysokou hodnotou CRP nebo laktátu
- všichni pacienti, u nichž je vyšetřován PCT
- ATB konzultanti by měli znát klinické lékaře i provozy
- rozšířit edukaci (ATB jsou jiné léky)
- vyžadovat větší podporu ze strany ředitelství nemocnic.
Prof. Beneš také naznačil možnost pracovní náplně samostatně pracujícího infektologa:
- konzultace infekčních nemocí v nemocnici
- ambulance infekčních nemocí, dispenzarizace nemocných
- OPAT
- cestovní a tropická medicína, poradenství a vakcinace
- dohled na ATB preskripci ("antibiotikář")
Antibiotické konzilium
Prim. Štefan shrnul zkušenosti z konziliární činnosti infektologa.
Zdůraznil nezbytné součásti antibiotického konzilia:
- odběr anamnézy
- vyšetření pacienta
- analýzu výsledků pomocných vyšetření
- diferenciální diagnostiku
- doporučení.
Nemá chybět
- komunikace s ošetřujícím lékařem a
- kontrolní vyšetření pacienta (1-2x).
Prim. Štefan porovnal vyžádané a nevyžádané konzilium, připomněl možné chyby při poskytování antibiotického konzilia, např.
- arogantní chování,
- přehnané zasahování do péče o pacienta,
- jednorázové vyšetření (hit and run) a
- situaci, kdy neproběhla komunikace s ošetřujícím lékařem.
Závěrem shrnul benefity konzilia u lůžka
- pečlivé fyzikální vyšetření
- hemokultura, další mikrobiologické odběry
- pátrání po infekčních fokusech
- kolonizace versus infekce
- správná ATB terapie (empirická léčba, deeskalace, převedení na p.o. léčbu, indikace OPAT).
F. Stejskal: Činnost Sekce tropické a cestovní medicíny SIL JEP
Dr. Stejskal seznámil účastníky s činností Sekce tropické a cestovní medicíny SIL JEP, připomněl akce proběhlé v minulém období a upozornil na plánované akce domácí a zahraniční.
Dále se zabýval problematikou importovaných nákaz. Vyhodnotil počty importovaných nákaz a trendy výskytu na údajích z Epidatu a počtech pacientů ošetřených na Infekční klinice Nemocnice Na Bulovce. Zdůraznil stále vysoký výskyt malárie a vysoký podíl tropické malárie (z 90 % importované ze subsaharské Afriky). Soustředil se na těžké průběhy a úmrtí. V letech 1992-2018 byl v ČR zaznamenán 601 případ importované malárie. Během tohoto 27letého období došlo k 10 úmrtím (7x NNB Praha), 1 úmrtí po převozu z Angoly a 1 úmrtí humanitární pracovnice v roce 2018 v Zambii (ve věku 39 let). Letalita vychází 1,7 %. Za hlavní důvod nepříznivého stavu dr. Stejskal označil podceňování rizik a nedostatečnou informovanost cestovatelů (zejména pracovníků) do subsaharské Afriky. Zformuloval komplexní přístup k antimalarické profylaxi (v boxu 2 a 3).
Box 2: Zásady antimalarické profylaxe
|
Zásady antimalarické profylaxe:
|
Box 3: Antimalarická profylaxe
|
Antimalarická profylaxe pro zónu IV (subsaharská Afrika, některé oblasti Amazonie, Indie, jihovýchodní Asie a Pacifických ostrovů):
|
Dr. Stejskal upozornil na nežádoucí jev moderní léčby malárie, a to rekrudescenci (selhání léčby) infekce Plasmodium falciparum po léčbě Riametem (artemeter/lumefantrin). Zatímco u režimů používaných v minulosti (mefloquine a atovaquone/proguanil) nebyly zaznamenány rekrudescence, v případech použití kombinace artemether/lumefantrine lékaři z NNB Praha zaznamenali výskyt rekrudescence v 11,1 % (5/45, Trojánek M a kol.: ECCMID, 2019). Dr. Stejskal navrhl tři možná řešení problému:
- použití Eurartesimu (dihydroartemisinin/ piperachin),
- prodloužení léčby Riametem (na 4–4,5 dne: 8–9 dávek),
- použití Malarone (atovachon/ proguanil) při nižších parazitemiích.
Evergreenem mezi diskutovanými tématy je dostupnost antiparazitárních léků a vakcín pro cestovatele v České republice.
- Aktualizovaný seznam esenciálních antiinfektiv nebyl schválen MZd a není uveden do praxe - zajištění dostupnosti, úhrady.
- Rozšíření zásoby léků pro život ohrožující infekce v TIS VFN Praha; návrh 11/2018 – dosud se neuskutečnilo (SLP) - artesunát, miltefosin.
- Výpadky léků a vakcín: Typhim Vi, FSME Immun, Stamaril – chybí včasné varování od nositelů licence; SÚKL, MZd nemá nástroje ani včasné informace, příklad Abelcetu.
Příznivou zprávou je zlepšená situace u albendazolu (Eskazole) nebo posun v očkování splenektomovaných.
L. Turková, P. Němec: Infekční oddělení nemocnice Uherské Hradiště a nemocnice Pardubice
Primáři dvou infekčních oddělení nedávno uvedení do funkce seznámili s historií, současností a výhledem svých pracovišť.
B. Macková: Součinnost SIL a SZÚ
Dr. Macková seznámila s organizační strukturou, posláním a přehledem činnosti klíčových pracovišť Státního zdravotního ústavu v Praze.
R. Chlíbek: Vakcinační strategie u vracejících se infekcí
Prof. Chlíbek přehledně vysvětlil příčiny návratu některých infekčních nemocí a z toho vyplývající vakcinační strategie. Prezentace obsahovala množství ilustrativních grafů, následující text přináší jen základní informace z přednášky.
Spalničky
Příčiny návratu spalniček:
- Vyvanutí imunity po očkování v dětství
- Výrazný pokles proočkovanosti – absence herd immunity
- EU – O 13 % rodičů odmítá MMR (40 % Francie, 20,6 % Itálie, 19,8 % Rumunsko, ČR 15 %)
- válečné konflikty – Ukrajina
- fenomén papírově očkovaných
- Migrace a import spalniček – cirkulace viru
- 2019 ČR: 7,87 % (N=35) import (20× Ukrajina, Francie, Vietnam, Gruzie, Polsko, SríLanka, Kambodža, Myanmar, Thajsko)
- Séroprotekce není 100%
Strategie očkování:
- Zavedení 3. dávky MMR vakcíny do kalendáře
- Plošné přeočkování všech dospělých
- Přeočkování „pouze“ rizikových skupin
- Cílené přeočkování laboratorně negativních = plošný lab screening
- Cílené přeočkování laboratorně negativních = cílený lab screening
- Ohnisková vakcinace
- Plošné přeočkovávání se nedoporučuje
- Kontrola dokladu o aplikaci dvou dávek MMR vakcíny (zahájeno 1969, 2D schéma od roku 1975)
- Doklad o prodělané nemoci
- Přeočkování 1 dávkou
- Priorix/MMR-Vaxpro, živá, 0,5 ml, IM/SC
- Vyšetření specifických IgG spalničkových protilátek u dětí do 19 let není doporučeno
- Do 3. dne od kontaktu lze aplikovat očkovací látku, jako postexpoziční profylaxi (většinou se nestihne) 1 dávka
Příušnice
Příčiny návratu příušnic:
- MMR vakcína – kmen Jeryl Lynn genotyp A
- V ČR dlouhodobě genotyp G (2005-6, 2012-2016) – fylogeneticky odlišný
- Nekompletní zkřížená neutralizace
Strategie očkování:
- Plošné přeočkovávání se nedoporučuje ani vyšetřování protilátek
- Stoupá dg význam přímého průkazu virové RNA a izolace viru (PCR)
- falešně negativní IgM u pacientů s příušnicemi očkovaných v dětství – až u 30 % nedetekovatelné IgM v akutním séru
- často také bez signifikantního vzestupu protilátek v párovém séru
- dávka MMR vakcíny (Priorix nebo MMR Vaxpro)
- při epidemii- zvýšeném výskytu
- nižší attack rate u očkovaných 3. dávkou
- riziko nákazy je ≥9× vyšší u očkovaných před >13 lety než očkovaných před 2 lety1
- účinnost 3. dávky 61-88 %1
- signifikantní vzestup GMT protilátek 1 měsíc po 3. dávce, ALE – rychlý pokles za 1 rok opět na základní hodnotu2,3
1 Cardemil CV et al. N Engl J Med 2017;377:947-56
2 Fiebelkorn AP et al. Open Forum Infect Dis 2014;1:ofu094
3 Latner DR et al. Open Forum Infect Dis 2017;4:ofx263
Pertuse
Příčiny návratu pertuse:
- Vyvanutí imunity po očkování v dětství
- Genetické změny původce
- Vyšší patogenita Bordetely
- Používání acelulární vakcíny
- Není problém v poklesu proočkovanosti
Strategie očkování:
- Minimálně 4 dávky vakcíny proti pertusi v dětství (2+1; v 10 letech) včasné zahájení – od 2. měsíce věku neodkládat
- Očkování těhotných žen 28.-36. GT účinnější než coccon strategie
- 1x přeočkování v dospělosti
- Nezbytný vývoj nové vakcíny - celobuněčné
P. Kosina: Vakcinace z pohledu infektologa
Dr. Kosina nejprve popsal náplň činnosti očkujícího lékaře na infekčních odděleních a klinikách, která zahrnuje
- řešení problematiky očkování a poradenství v oblasti cestovní medicíny
- podporu vakcinace – pro jiné odbornosti lůžkového zařízení
- vakcinaci zdravotnického personálu (VHB, chřipka, spalničky)
- očkování u vybraných rizikových skupin pacientů
- neurologicky nemocných pacientů
- pacientů s autoimunitními chorobami
- imunosuprimovaných osob včetně asplenie/hyposplenie
- pacientů s metabolickými onemocněními
- gravidních žen
- předčasně narozených dětí
- vakcinaci a konzultační činnost pro primární (i pediatrickou) péči
- zajišťování postexpoziční profylaxe (vzteklina, varicela, hepatitida A, B, spalničky, tetanus) zdravotnického personálu i pacientů
- kontinuální vzdělávání v oblasti vakcinologie (rozšiřující se škála vakcín, nové indikace, doporučené postupy) - postihuje:
- změny legislativy (Vyhlášky, Zákon č. 48 o zdravotním pojištění atd.)
- aktualizované přístupy k vakcinaci (nejen) v rámci EU
- nové doporučené postupy (i mezioborové)
- prolínání problematiky cestovní medicíny a očkování při chronických chorobách
- nová vakcína proti pásovému oparu
- rozšířené indikace, změny věkových kohort u jednotlivých vakcín (vakcína proti lidskému papilomaviru, pneumokokovým infekcím, meningokokovým infekcím)
- orientace v oblasti epidemiologie resp. dostupnost dat.
Box 4: Pojem imunoprofylaxe
|
Imunoprofylaxe = imunizace v době, kdy již došlo k expozici onemocnění, ne však k jeho propuknutí.
|
Imunoprofylaxe vztekliny
Dr. Kosina upozornil na opakované problémy se zajištěním pasivní imunizace a vyjádřil potřebu aktualizace Konsensu z roku 2003. V současném rozhodování o antirabické profylaxi rozhodují tyto okolnosti:
- stát, kde došlo k pokousání
- druh zvířete a event. možnosti sledování
- rozsah pokousání (poslintání, poškrábání, pokousání) – stupeň I. – III.
- vakcinační preexpoziční anamnéza
- dostupnost pasivní profylaxe.
Nový WHO position paper 4/2018 podporuje poněkud zdrženlivější postoj k indikacím očkování a neúčelnost podávání imunoglobulinu mimo oblast poranění:
Virová hepatitida A
Postexpoziční profylaxe VHA:
- >12 měsíců: podání 1 dávky monovalentní vakcíny
- >40 let případně přidat Ig dle zvážení
- imunokompromitovaní / s chronickým jaterním onemocněním: simultánní podání vakcíny a imunoglobulinu (0,1 ml/kg i.m.)
- <12 měsíců: imunoglobulin 0,1 ml/kg im.
- kontraindikace vakcíny: imunoglobulin 0,1 ml/kg i.m.
Dávkování imunoglobulinu (vývoj doporučení):
- původně: 0,02 ml/kg i.m. (MMWR Recomm Rep 2006;55)
- × klesající obsah anti HAV protilátek v směsném globulinu
nové doporučení: imunoglobulin 0,1 ml/kg i.m.
preparát Igamplia - reálný obsah protilátek?
Prevence VHA u kojenců:
- SPC: vakcína od 1 roku věku (× vakcína účinná a bezpečná již od 2 měs.)
- imunoglobulin: preexpoziční ochrana <12 měs. věku - výjezd do zahraničí:
pobyt <1 měsíce: 0,1 ml/kg i.m.
pobyt 2 měs.: 0,2 ml/kg i.m.
pobyt >2 měs.: 0,2 ml/kg i.m. opakovat à 2 měs. - nově:
doporučení ACIP: kojenci 6-11 měsíců před cestou do zahraničí: preference aktivní imunizace
důvod: po podání imunoglobulinu nelze 3 měsíce podat MMR vakcínu.
Spalničky
Aktivní imunizace:
- jednotné doporučení k postexpoziční aplikaci do 72 hod od prvního kontaktu
- využívána MMR kombinace
- při nemožnosti ověření stavu imunity - podání bez znalosti hladiny IgG
- limitovaná účinnost po expozici
- živá atenuovaná vakcína - nelze u:
- gravidních žen
- imunosuprimovaných osob
- dětí mladších 9(6) měsíců
- při postexpoziční vakcinaci kontaktu s verifikovanými spalničkami nelze zrušit karanténní opatření u zdravotníků (běžná populace spíše ano)
- při dokladované recentní preexpoziční (re)vakcinaci je izolace neopodstatněná.
Pasivní imunizace:
- normální lidský (směsný) imunoglobulin i.m.
do 6 dnů po kontaktu
dávka 0,25-0,5 ml/kg max. 15 ml
indikace:- gravidní ženy
- imunosuprimované osoby
- děti mladší 9(6) měsíců
- IVIG
dávka 100–400 mg/kg
indikace:- vnímavé ženy s rizikovou graviditou
- těžce imunokompromitovaní pacienti (po TKD atd.).
P. Husa: Diagnostika a léčba virové hepatitidy C
Prof. Husa seznámil účastníky s aktualizací Standardního diagnostického a terapeutického postupu chronické infekce virem hepatitidy C (HCV) ve světle novinek v evropského doporučeného postupu EASL Recommendation on Treatment of Hepatitis C 2018 vydaného rok předtím.
Doporučený postup infekce HCV ČHS a SIL
Přístup k léčbě HCV infekce je vždy založen na těchto principech (formulovaných v preambuli):
- Interferonové režimy nejsou k léčbě HCV infekce indikovány.
- Upřednostňovány jsou režimy
- bez ribavirinu,
- pangenotypové (režimy s protivirovou účinností proti všem genotypům HCV),
- bez nutnosti testování RAS.
- Je snaha o maximální zjednodušení léčby infekce HCV.
Prof. Husa dále vyzdvihl zejména tyto skutečnosti:
- Reálný odhad prevalence HCV RNA pozitivity v ČR je asi 0,4–0,5 %
- Hlavní cesty šíření infekce HCV jsou
- před rokem 1992 přenos krevními deriváty
- po roce 1992 injekční aplikace drog
- Základní metodou prevence přenosu HCV infekce je v současné době protivirová léčba.
- Protože velká část osob infikovaných HCV neví, že by mohli být infikováni, základním postupem screeningu HCV infekce je proto identifikace rizikových skupin, ve kterých lze očekávat kumulaci infikovaných osob.
- Anti-HCV protilátky by měly být vyšetřeny u všech osob, u kterých je podezření, že byly někdy v průběhu života exponovány některému z rizikových faktorů přenosu HCV
- Mezi doporučované a akceptované metody screeningu patří užití tzv. rychlých diagnostických setů (RDT)
- jedná se o diagnostické soupravy (kity), které detekují anti-HCV nejenom v plné krvi či plazmě, ale také v kapilární krvi odebrané z bříška prstu, nebo v orální (krevikulární) tekutině;
- vyšetření pomocí RDT nevyžaduje žádné zpracování odebraného tekutiny (centrifugaci apod.);
- vyšetření může být provedeno při pokojové teplotě a nevyžaduje ani žádné speciální školení personálu, který s RDT pracuje;
- v ČR bylo v poslední době uskutečněno několik projektů s užitím RDT u klientů adiktologických pracovišť a osob odsouzených k výkonu trestu odnětí svobody.
- Každá anti-HCV pozitivní osoba musí být vyšetřena specialistou.
- Dalším krokem následujícím po pozitivním anti-HCV testování je stanovení sérové HCV RNA.
- Před protivirovou léčbou by měl být stanoven stupeň pokročilosti jaterního postižení, tj. stupeň jaterní fibrózy (stage) neinvazivním vyšetřením, zejména metodami měření tuhosti jater.
- Ke stanovení pokročilosti onemocnění lze užít i stanovení sérových koncentrací přímých biomarkerů jaterní fibrózy. Tato vyšetření jsou však spolehlivá pouze v diskriminaci jaterní cirhóza vs. non-cirhóza, k hodnocení jednotlivých stadií jaterní fibrózy se nehodí.
- V současné době není dostupný žádný standardizovaný test pro testování rezistence HCV na existující virostatika a systematické testování výskytu lékových rezistencí není doporučováno. Testování je možné doporučit u osob, u kterých došlo k selhání první protivirové léčby s použitím vysoce účinných kombinací přímo působících virostatik.
- Všichni pacienti s chronickou HCV infekcí jsou kandidáty protivirové terapie - upřesnění indikací jsou uvedeny v boxu.
Box 5: Indikace k léčbě chronické infekce HCV
|
|
Tabulka 4: Dostupné varianty IFN-free režimů pro jednotlivé genotypy HCV
| HCV GT | pangenotypové režimy | genotypově-specifické režimy | ||||
| SOF/VEL Epclusa® |
GLE/PIB Maviret® |
SOF/VEL/VOX Vosevi® |
SOF/LDV Harvoni® |
GZR/EBR Zepatier® |
OBV/PTV/r + DSV* Viekirax® + Exviera® |
|
| 1a | ano | ano | ne** | anoa | anob | ne |
| 1b | ano | ano | ne** | ano | ano | ano |
| 2 | ano | ano | ne** | ne | ne | ne |
| 3 | anoc | ano | anod | ne | ne | ne |
| 4 | ano | ano | ne** | anoa | anoe | ne |
| 5 | ano | ano | ne** | anoa | ne | ne |
| 6 | ano | ano | ne** | anoa | ne | ne |
Zkratky: DSV dasabuvir, EBR elbasvir, GLE glekaprevir, GZR grazoprevir, LDV ledipasvir, OBV ombitasvir, PIB pibrentasvir, PTV paritaprevir, r ritonavir, SOF sofosbuvir, VEL velpatasvir, VOX voxilaprevir
* Od 1. 2. 2019 již není tato léčebná kombinace v České republice dostupná
** V této indikaci je trojkombinace účinná, nicméně upřednostněno je podání dvojkombinačních režimů
a Dosud neléčení pacienti bez cirhózy nebo s kompenzovanou (Child-Pugh A) jaterní cirhózou
b Dosud neléčení i v minulosti léčení pacienti bez cirhózy nebo s kompenzovanou (Child-Pugh A) jaterní cirhózou a koncentrací
HCV RNA ≤800 000 IU/ml
c Dosud neléčení i v minulosti léčení pacienti bez cirhózy
d Dosud neléčení nebo v minulosti léčení s kompenzovanou (Child-Pugh A) jaterní cirhózou
e Dosud neléčení pacienti bez cirhózy nebo s kompenzovanou (Child-Pugh A) jaterní cirhózou a koncentrací
HCV RNA ≤800 000 IU/ml
Prof. Husa upozornil na odlišnost přístupu evropského a českého doporučení v léčbě chronické infekce HCV GT3 s kompenzovanou jaterní cirhózou (viz tabulku 5).
Tabulka 5: Doporučované léčebné režimy u GT3 a kompenzované jaterní cirhózy v závislosti na dostupnosti léčebných variant a testování RAS (podle doporučení EASL 2018 a ČHS, SIL z roku 2019)
| Testování HCV NS5A RAS u GT3 | Dostupnost režimů | |||
| Dostupnost testu | výsledek* | SOF/VEL(/VOX) | GLE/PIB | |
| dostupný (postup dle DP EASL 2018) |
nedostupný (postup dle DP EASL 2016) |
dostupný (postup dle DP EASL 2018) |
||
| nedostupné | neznámý | SOF/VEL/VOX na 12 týdnů |
SOF/VEL + RBV na 12 týdnů |
u dosud neléčených: GLE/PIB na 12 týdnů u opakovaně léčených: GLE/PIB na 16 týdnů° |
| dostupné | Y93H RAS přítomna |
|||
| Y93H RAS nepřítomna |
SOF/VEL na 12 týdnů |
|||
* přítomnost NS5A RAS Y93H v okamžiku zahájení léčby je definována jako pozitivní výsledek při populačním testování nebo >15 % při hlubokém sekvenování
° Data o 12 týdnech léčby glekaprevir/pibrentasvir u TE s CIH jsou potřebná
Úplný text je dostupný na zdejší stránce: https://infektologie.cz/zprava19-19.htm
S. Snopková, H. Rozsypal, D. Sedláček, L. Petroušová: Připravované doporučené postupy
Setkání bylo příležitostí pro seznámení s rozpracovanými nebo prakticky dokončenými doporučenými postupy, jejichž úplné znění se objeví na těchto stránkách po oponování v rámci odborné společnosti i přizvanými odborníky a schválení výborem SIL. Jsou to nové nebo aktualizované doporučené postupy diagnostiky a léčby
- infekce HIV
- genitálního herpesu u žen a zejména v graviditě
- varicely u imunosuprimovaných osob a
- chlamydiových infekcí.
F. Stejskal: Infekce vyvolané West Nile virem a dalšími flaviviry
Dr. Stejskal systematicky popsal klinické a epidemiologické údaje o arbovirových infekcích se zvláštním zaměřením na horečku chikungunya a západonilskou horečku. Základní informace byly již poskytnuty na stránce infekce.cz:
- Infekce virem západonilské horečky (F. Stejskal, H. Zelená, H. Orlíková, F. Rettich, 6. 3. 2019)
- Algoritmus laboratorních vyšetření při podezření na infekci virem západonilské horečky (F. Stejskal, H. Zelená, H. Orlíková, F. Rettich, 8. 3. 2019)
L. Rožnovský, L. Petroušová: Izolační režim u spalniček a dalších přenosných infekcí
Doc. Rožnovský se podělil o vlastní zkušenosti se spalničkami z letošní epidemie, během níž bylo na Klinice infekčního lékařství FN Ostrava hospitalizováno 65 nemocných. Za stejnou dobu bylo v ČR diagnostikováno (do 18. 4. 19) 466 případů, z toho v Moravskoslezském kraji 85. Většina hospitalizovaných pacientů měla lehký průběh onemocnění (oproti roku 2017 byly průběhy mírnější), na JIP se přechodně dostalo jen 6 pacientů. Komplikace se vyskytly relativně vzácně:
- 15 pacientů respirační infekce
- 3 pacienti hepatopatie
- 2 pacienti kožní infekce.
Mitigované průběhy se zaznamenaly po vakcinaci nebo aplikaci imunoglobulinu (Igamplia).
Epidemie spalniček přinesla řadu nových problémů, které doc. Rožnovský shrnul do několika okruhů:
- organizace odběrů u kontaktů,
- ochrana zdravotníků a dalších osob pasivní a aktivní imunizací
- omezené možnosti izolace.
Poté analyzoval problém izolace z hlediska legislativy. Izolace se týkají tyto tři zákony:
- Zákon 258/2000 Sb. o ochraně veřejného zdraví v platném znění - rozlišuje pojmy izolace a karanténa:
- Izolace je oddělení nemocného od ostatních osob, podmínky izolace musí zabránit jejímu přenosu na jiné osoby.
- Karanténa je oddělení zdravé osoby v inkubační době od ostatních osob s cílem zabránit přenosu infekčního onemocnění v období, kdy by se onemocnění mohlo šířit.
- Vyhláška č. 306/2012 Sb. o předcházení a šíření infekčních onemocnění - obsahuje
- hygienické požadavky na ošetřování pacientů, úklid atd.
- seznam infekčních onemocnění, u nichž se nařizuje izolace v zařízeních lůžkové péče a nemocí, jejichž léčení je povinné
- Zákon č. 372/2011 Sb. o zdravotních službách - ukládá, aby
- poskytovatel lůžkové péče zajistil hospitalizaci nezletilých do 15 let odděleně od dospělých alespoň v samostatných pokojích.
Závěrem se zabýval vykazováním dg. izolace Z29.0. Vykazování je ošetřeno směrnicí DRG restart, v níž je vyjmenováno více parametrů pro splnění (v Ostravě jen razítko v dokumentaci, bez formuláře). Kód se vykazuje u pacientů s MRSA, ESBL, Car, klostridiové průjmy, virová hepatitida A, spalničky, občas chřipka. Kód nelze vykazovat u všech infekcí, protože "patří do oboru". Tato diagnóza se nepoužívá u bakteriálních průjmů a průjmů vyvolaných rotaviry či noroviry. Při jejich použití hrozí riziko sankce pojišťoven. Doc. Rožnovský doporučuje využívat kód uvážlivě.
E. Beranová: Explozívní epidemický výskyt stafylokokové enterotoxikózy
Dr. Beranová připomněla základní údaje o stafylokokové enterotoxikóze a poté vylíčila práci epidemiologů v objasňování epidemie alimentární intoxikace v provozovně občerstvení v Hradci Králové v době od 4. 6. do 6. 6. 2018, kdy onemocnělo 82 osob (z toho celkem 44 hospitalizací v ZZ), počet exponovaných byl odhadnut na 230. Jako etiologické agens byl určen Staphylococcus aureus se schopností produkovat enterotoxin A. Jako vehikulum byla identifikována tortilla s kuřecím masem, zeleninou a tzatziki, případně i další pokrmy obsahující kuřecí maso (tepelně opracovaný ořez), které bylo připraveno jako gyros. Původce byl prokázán v odebraných vzorcích pokrmů a surovin, ale i z rukou a ranek na rukou personálu a z povrchů provozovny. Všechny kmeny s produkcí enterotoxinu A byly podrobeny analýze, byla potvrzena klonální shoda - příslušnost k pulzotypu 1. Zdroj nákazy nebylo možné konkretizovat. Diagnóza tedy byla stanovena laboratorně, klinicky a epidemiologicky.
Závěrem dr. Beranová představila zcela aktuální informace o epidemiologické situaci spalniček v Královéhradeckém kraji. K 26. 4. 2019 bylo diagnostikováno 72 případů (40 mužů, 32 žen) ve věku od 8 měsíců do 75 let, nejvíce ve věkové skupině 35–44 roků (29 případů).
H. Roháčová: Vysoce nebezpečné nákazy: co je nového?
Prim. Roháčová informovala o novinkách v problematice vysoce nebezpečných nákaz, které jsou na oficiálních dokumentech nesprávně označované jako vysoce nakažlivé nemoci. Byly vypracovány tzv. typové činnosti složek IZS při společném zásahu při Mimořádné události s podezřením na výskyt vysoce nakažlivé nemoci
- na palubě letadla s přistáním na letišti Praha-Ruzyně
- ve zdravotnickém zařízení nebo v ostatních prostorech
Prim. Roháčová zhodnotila stav budování intenzivního lůžka na Klinice infekčních nemocí NNB v Praze. Potvrdila, že MZ ČR schválilo toto lůžko a finanční prostředky byly alokovány. Po schválení Radou MZ ČR bude následovat výběrové řízení na dodavatele, takže se zahájením stavby se počítá na podzim 2019.
Laboratorní vyšetření vzorků od pacienta s podezřením na VNN
- základní - pomocí bed-side přístroje
- specializované - v Robert Koch-Institut, Berlin (https://www.rki.de/).
Závěrem prim. Roháčová vylíčila kazuistiku posledního přijetí pacienta na jednotku pro VNN. 10. března 2019 byl přijat 47letý muž po návratu z Demokratické republiky Kongo, kde pracoval v dolech na administrativní pozici 2,5 měsíce. Antimalarika neužíval. Za týden se objevily horečky, zimnice, artralgie, myalgie; krvácivé projevy neměl. Proto byl přijat do bioboxu. Přivezen po avízu ZZS. Rychlotest na malárii byl negativní, dostal ciprofloxacin, sám užíval 2. den antimalarika (Lumerax). Materiál byl odeslán do Bernhard-Nocht-Institut für Tropenmedizin v Hamburku (https://www.bnitm.de/) kolem půlnoci. Následující den odpoledne byl oznámen výsledek PCR na ebolu negativní a na malárii pozitivní, na základě toho byl uvolněn z bioboxu.
J. Beneš: Možnosti vzdělávání v oboru infekční lékařství
Prof. Beneš přednesl úvahu nad potřebou a možnostmi vzdělávání v infekčním lékařství. Důležitost vzdělávání zdůvodnil i potřebou obstát v konkurenci s ostatními obory. Shrnul zdroje informací v oboru a obecný přehled vzdělávacích akcí. Závěrem apeloval na primáře, aby
- se přičinili k zvýšení informovanosti o vzdělávacích akcích (např. na webové stránce)
- určili mladým lékařům téma ke specializaci a nabádali je k aktivitě
- podporovali jejich aktivní účast na kongresech
- podporovali publikační aktivity (atestační práce, kazuistiky).
Závěr
Závěrečného slova se ujal doc. Plíšek, aby vyhodnotil průběh setkání a vyzval k využití nových poznatků na jednotlivých pracovištích. Poděkoval spolupracovníkům, přednášejícím a sponzorům. Prim. Kümpel jménem účastníků poděkoval doc. Plíškovi za vzornou organizaci.
Setkání bylo užitečné i příjemné.
Program byl pečlivě sestaven a přispěl k orientaci v aktuálních tématech infekčního lékařství.
Přednášející hodnotili stávající stav, vývoj a budoucnost vybraných oblastí.
Setkání bylo přínosné nejen po odborné, ale i společenské stránce.
Účastníci ocenili dokonalou organizaci, pohodlné ubytování a společenský program.
Počasí se vydařilo jako vždy (posuďte sami v Archivu počasí).
Fotografie z kongresu jsou na stránce Fotografie z XVIII. setkání přednostů a primářů infekčních klinik a oddělení.